薬剤師のためのBasic Evidence(制吐療法)
掲載日:2024年5月21日

橋本 浩伸 先生
国立がん研究センター中央病院
薬剤部 部長
がん薬物療法によって発現する悪心・嘔吐(chemotherapy-induced nausea and vomiting:CINV)は、患者さんが苦痛と感じる代表的な副作用です。制吐療法はがん薬物療法を完遂するうえで極めて重要な支持療法であり、CINVを制御することで、患者さんの生活の質(QOL)を向上させ、治療を適切に続けることにつながります。
「薬剤師のためのBasic Evidence(制吐療法)」では、CINVに対する支持療法の概要がつかめるよう、2023年に改訂されました日本癌治療学会編「制吐薬適正使用ガイドライン 2023年10月改訂 第3版」に準拠した、「急性期・遅発期の悪心・嘔吐予防」について基礎的な内容とガイドライン第3版の改訂ポイントを併せて紹介します。
目次
- 悪心・嘔吐とは
- 悪心・嘔吐に対するリスクの把握
- がん薬物療法における制吐薬の変遷
- 急性期・遅発期の悪心・嘔吐予防
<制吐療法の概要・ダイアグラムとガイドライン改訂のポイント> - オランザピンの上乗せ効果
- 薬剤師の皆さんへ
各製剤の詳細は電子添文をご参照ください。
悪心・嘔吐とは
悪心とは、嘔吐しそうな不快な感じを指し、嘔吐とは胃内容物の強制排出運動を指します。
悪心・嘔吐は、上部消化管に優位に存在する5‐HT3受容体と第4脳室最後野の化学受容体引金帯に存在するNK1受容体が複合的に刺激され、最終的に延髄の嘔吐中枢が興奮し、遠心的な臓器反応が起こることで悪心・嘔吐が引き起こされると考えられています。
化学受容体で作用する神経伝達物質としては、セロトニン、サブスタンスP、ドパミン、ヒスタミン、アセチルコリン-ムスカリンなどが知られており、これらと拮抗する薬剤が制吐薬として用いられています。
悪心・嘔吐は、発現時期や状態により以下のように分類され(表1)、機序や背景を考慮した制吐療法が行われます。
表1 悪心・嘔吐の分類
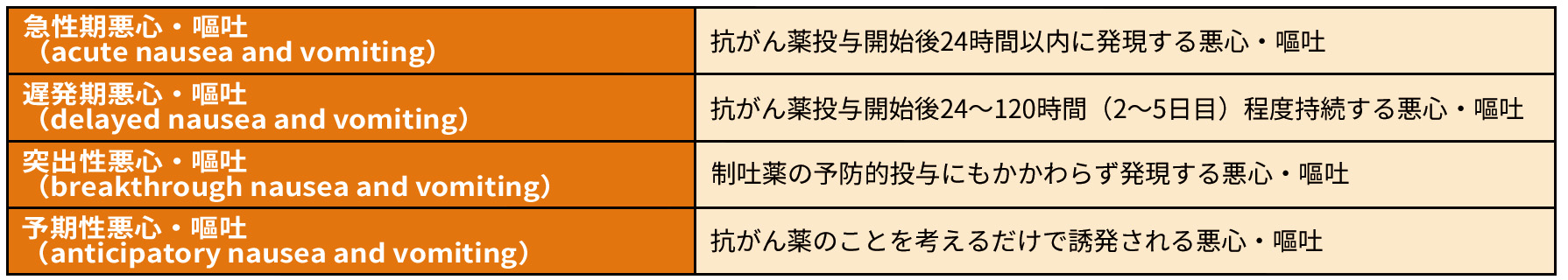
*急性期と遅発期を合わせて全期間(抗がん薬投与開始から5日間程度)とする。
*抗がん薬投与開始120時間後以降(6日目以降)も持続する超遅発期悪心・嘔吐(beyond delayed nausea and vomiting)も注目されている。
日本癌治療学会 編 「制吐薬適正使用ガイドライン 2023年10月改訂 第3版」 金原出版株式会社、2023より作成
悪心・嘔吐に対するリスクの把握
CINVの発現頻度は、使用する抗がん薬の催吐性によって規定されます。制吐薬の予防的投与なしの状態で抗がん薬投与後24時間以内に発現する嘔吐の割合に従って以下の4つに分類されます(表2)。
ほとんどの薬剤は単剤での分類となっていますが、多くのがん薬物療法では多剤併用療法が用いられており、使用薬剤の中で最も高い催吐性リスクの抗がん薬に合わせた制吐療法が行われます。
表2 抗がん薬の催吐性リスク

日本癌治療学会 編 「制吐薬適正使用ガイドライン 2023年10月改訂 第3版」 金原出版株式会社、2023より作成
がん薬物療法における制吐薬の変遷
がん薬物療法における主な制吐薬の開発の歴史を示します(図1)。
1970年代前半までは、抗ヒスタミン作用と鎮静作用を持つフェノチアジン以外には有効な薬剤はありませんでした1)。1970年代後半から催吐作用の強いシスプラチンなどが多く用いられるようになると、悪心・嘔吐の発症機序や制吐療法の研究が行われ、1980年代に入るとドパミンD2受容体拮抗薬のメトクロプラミド大量投与がシスプラチンの悪心・嘔吐に有効なことが報告されました。また、デキサメタゾン大量療法やメトクロプラミド大量投与+デキサメタゾン併用療法の優れた制吐効果が報告され、メトクロプラミド大量投与+デキサメタゾン併用療法は、当時の標準的制吐療法とされていました1)。
しかしながら、この併用療法でもシスプラチンのように催吐作用の強い抗がん薬での有効率は50%前後であり、メトクロプラミド大量投与による錐体外路症状、鎮静作用などの副作用が強く、より有効な制吐薬の開発が待たれていました1) 。
1990年代になると、グラニセトロン、オンダンセトロン、ラモセトロンなどの第1世代の5-HT3受容体拮抗薬が承認され、さらにデキサメタゾンとの併用療法が急性期の悪心・嘔吐に対して、より効果が高いことが証明されました1)。
しかしながら、第1世代の5-HT3受容体拮抗薬だけでは、遅発期の悪心・嘔吐の制御が不十分であったことから、別の作用機序により制吐作用を発揮するNK1受容体拮抗薬が開発され、2009年に本邦でも承認されました。
5-HT3受容体拮抗薬は、約50%の患者さんの悪心・嘔吐を予防または減少させます。5-HT3受容体拮抗薬にデキサメタゾンを併用すると、その割合は約70%に上昇、さらにNK1受容体拮抗薬を追加すると約84%になると報告されています2)。
さらに、第1世代の5-HT3受容体拮抗薬と比較して5-HT3受容体との高い親和性かつ半減期の長い、遅発期の悪心・嘔吐に抑制効果を示す第2世代の5-HT3受容体拮抗薬であるパロノセトロンが開発されました。
また、2022年にはNK1受容体拮抗薬であるホスネツピタントが上市されています。今版のガイドラインでは次回改訂で検討予定とされていますが、約70時間という長い半減期を持つことが特徴です。当院では、まずホスネツピタントをシスプラチンレジメンに導入、次にAC(アントラサイクリン系抗がん薬+シクロホスファミド)療法に導入しています。ホスネツピタントは注射薬のため、内服薬であるアプレピタントの飲み忘れを防止することができます。
現在では、がん薬物療法時の悪心・嘔吐は制御できる副作用と考えられるようになってきています。しかしながら、確立された支持療法を行っても少なからず嘔吐が起こる患者さんがいること、また悪心を完全には制御できていないことが課題として残っています。
図1 がん薬物療法における悪心・嘔吐に用いられる
主な制吐薬の承認年および制吐療法の変遷
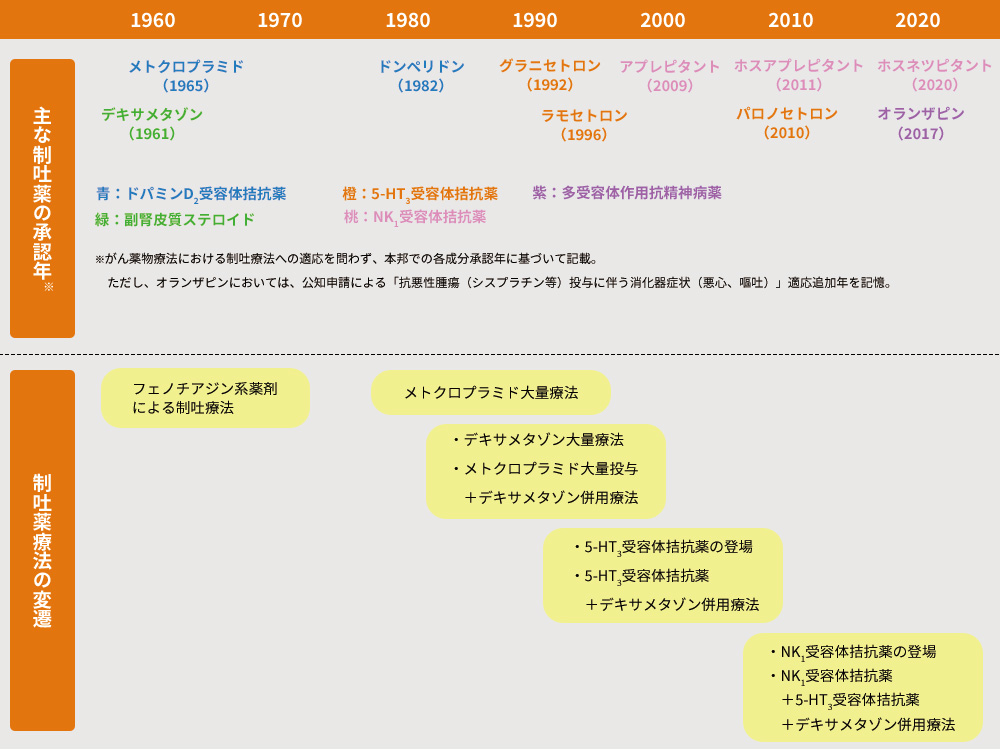
各薬剤のインタビューフォーム、佃 守:Biotherapy. 2011; 25(3): 680-688より作成
1)佃 守:Biotherapy. 2011; 25(3): 680-688.
2)Navari RM, et al.: N Engl J Med. 2016; 374(14): 1356-1367.
急性期・遅発期の悪心・嘔吐予防
<制吐療法の概要・ダイアグラムとガイドライン改訂のポイント>
予防的制吐療法に用いられる制吐薬として、5-HT3受容体拮抗薬、NK1受容体拮抗薬、デキサメタゾンがあります。また、オランザピンが2017年に公知申請により、「抗悪性腫瘍薬(シスプラチン等)投与に伴う消化器症状(悪心、嘔吐)」に対して保険適用になり、新たな制吐薬として使用可能になりました。
そして、今版のガイドラインでは、抗がん薬の催吐性リスクに応じたこれら制吐薬の組み合わせ、投与期間、投与量が、前版と同様にダイアグラムとして示されています。
高度催吐性リスクの注射抗がん薬に対する予防的制吐療法
高度催吐性リスク抗がん薬に対する予防的制吐療法は、これまで5-HT3受容体拮抗薬、NK1受容体拮抗薬、デキサメタゾンの3剤併用療法が推奨されていましたが3)、オランザピンを含む4剤併用療法が3剤併用療法よりも有意に急性期と遅発期の悪心・嘔吐を抑制することがランダム化第Ⅲ相比較試験で示され4)、オランザピンを含む4剤併用療法が標準的な予防的制吐療法として新たに推奨されるようになりました5)(図2)。ただし、禁忌などの理由でオランザピンの併用が困難な場合は、 5-HT3受容体拮抗薬、NK1受容体拮抗薬、デキサメタゾンの3剤併用療法を行います。オランザピンの上乗せ効果については後述します。
また、乳癌薬物療法で使用されるAC療法は、個々の薬剤はともに中等度催吐性リスクに分類されますが、AC療法としては高度催吐性リスクに分類されています。このAC療法においては、デキサメタゾンの投与を2日目以降省略が可能とする、いわゆるステロイドスペアリングが行われることがあります。ステロイドスペアリングとは、ステロイドの副作用(血糖上昇、不眠、消化性潰瘍、骨量低下など6))を減ずる目的で2日目以降の内服ステロイド(デキサメタゾン)を省略することを指します。このステロイドスペアリングについて、前版のガイドラインでは「選択肢の一つ」として紹介されていましたが3)、今版で改めてCQ(クリニカルクエスチョン)として設定され、「弱く推奨する」と明記されました5)。ただし、AC療法以外の高度催吐性レジメンではエビデンスがないことに注意が必要です。
5-HT3受容体拮抗薬の選択について、4剤併用療法時には第1世代と第2世代のどちらも選択可能ですが、オランザピンを用いない3剤併用療法を行う場合やステロイドスペアリングを行う場合は、第2世代のパロノセトロンが優先されます。
図2 制吐療法のダイアグラム(高度催吐性リスク抗がん薬に対する制吐療法)
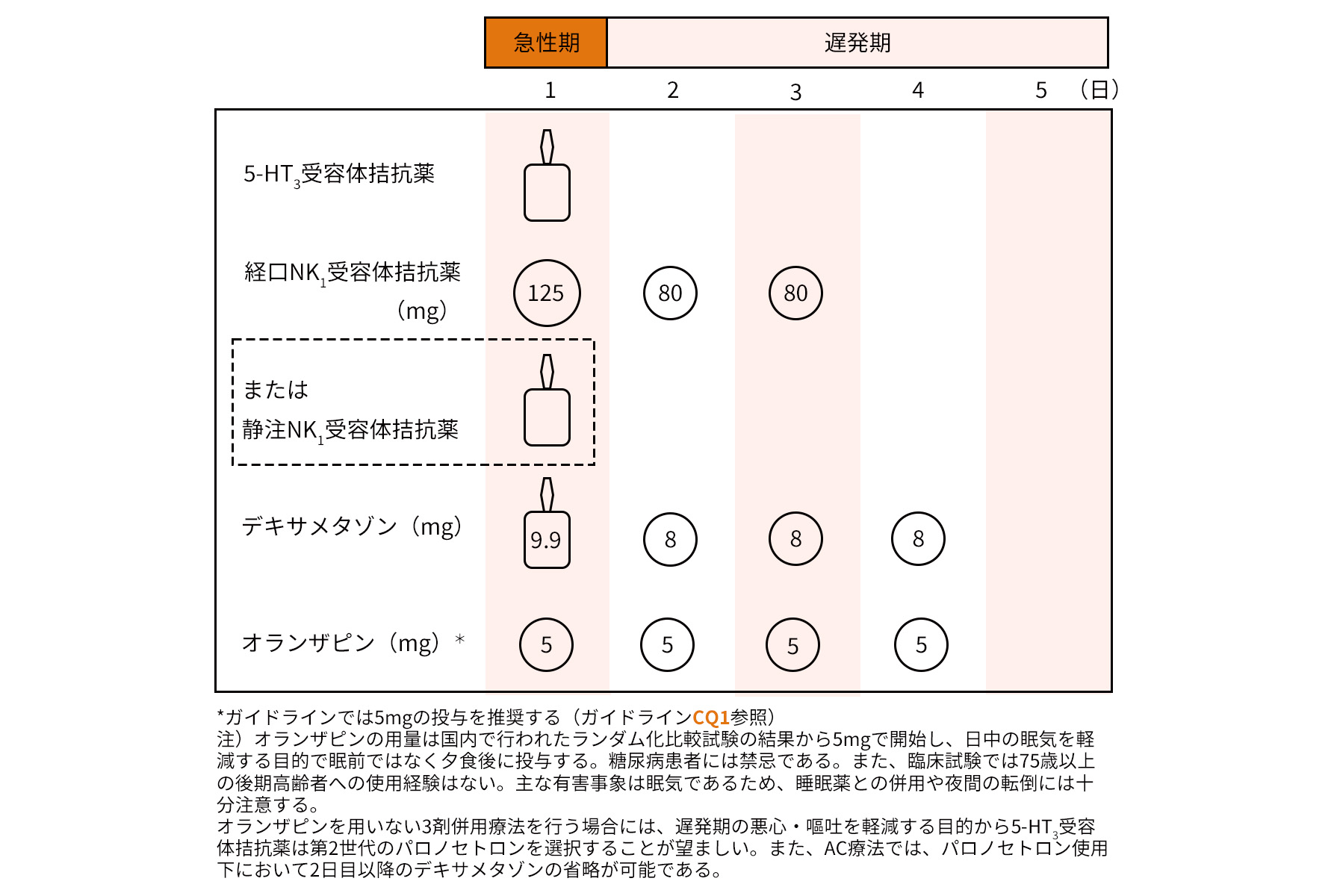
日本癌治療学会 編「制吐薬適正使用ガイドライン 2023年10月改訂 第3版」 金原出版株式会社、2023 より作成
中等度催吐性リスク抗がん薬に対する予防的制吐療法
中等度催吐性リスク抗がん薬に対する予防的制吐療法は、基本的に5-HT3受容体拮抗薬とデキサメタゾンの2剤併用療法が行われます。中等度催吐性リスク抗がん薬のうち、催吐性リスクが高いカルボプラチン(AUC≧4)においてはNK1受容体拮抗薬を加えた3剤併用療法が推奨されています5)(図3)。このカルボプラチンを含むレジメンに対しては、前版では「高度催吐性リスクの抗がん薬に準じた制吐療法を行うことをグレードB(エビデンスがあり、推奨内容を日常診療で実践するように推奨する)として推奨する」としていましたが、今版では「カルボプラチンによる治療においては、NK1受容体拮抗薬の投与を強く推奨する」と変更されました。
今回、3剤併用療法についてはカルボプラチンのみが明記されていますが、以前はイリノテカンやオキサリプラチンなどもオプションとして3剤併用療法が検討されていました。当院では、現在でもイリノテカンやオキサリプラチンなどを使用する際は様子をみながらNK1受容体拮抗薬の併用を検討しています。
改訂された今版のガイドラインでも、悪心・嘔吐が2剤併用療法で制御できない場合は、3剤併用療法を検討するとされています。
オランザピンの追加・併用については、オプションとしてアルゴリズムに記載され、3剤併用療法に対しては、限られたエビデンスではあるものの有用であると考えられ「弱く推奨する」となりました5)。一方、2剤併用療法に対しては、NK1受容体拮抗薬を追加投与する場合が多いとする意見があり、オランザピン追加・併用の意義が明確にできなかったため「推奨なし」となっています5)。
5-HT3受容体拮抗薬については、2剤併用療法の場合はパロノセトロンを用いることが望ましく、3剤併用療法の場合は第1世代を考慮しても良いとされています。また、パロノセトロンを投与する場合には、ステロイドスペアリングが可能とされます。
図3 制吐療法のダイアグラム(中等度催吐性リスク抗がん薬に対する制吐療法)
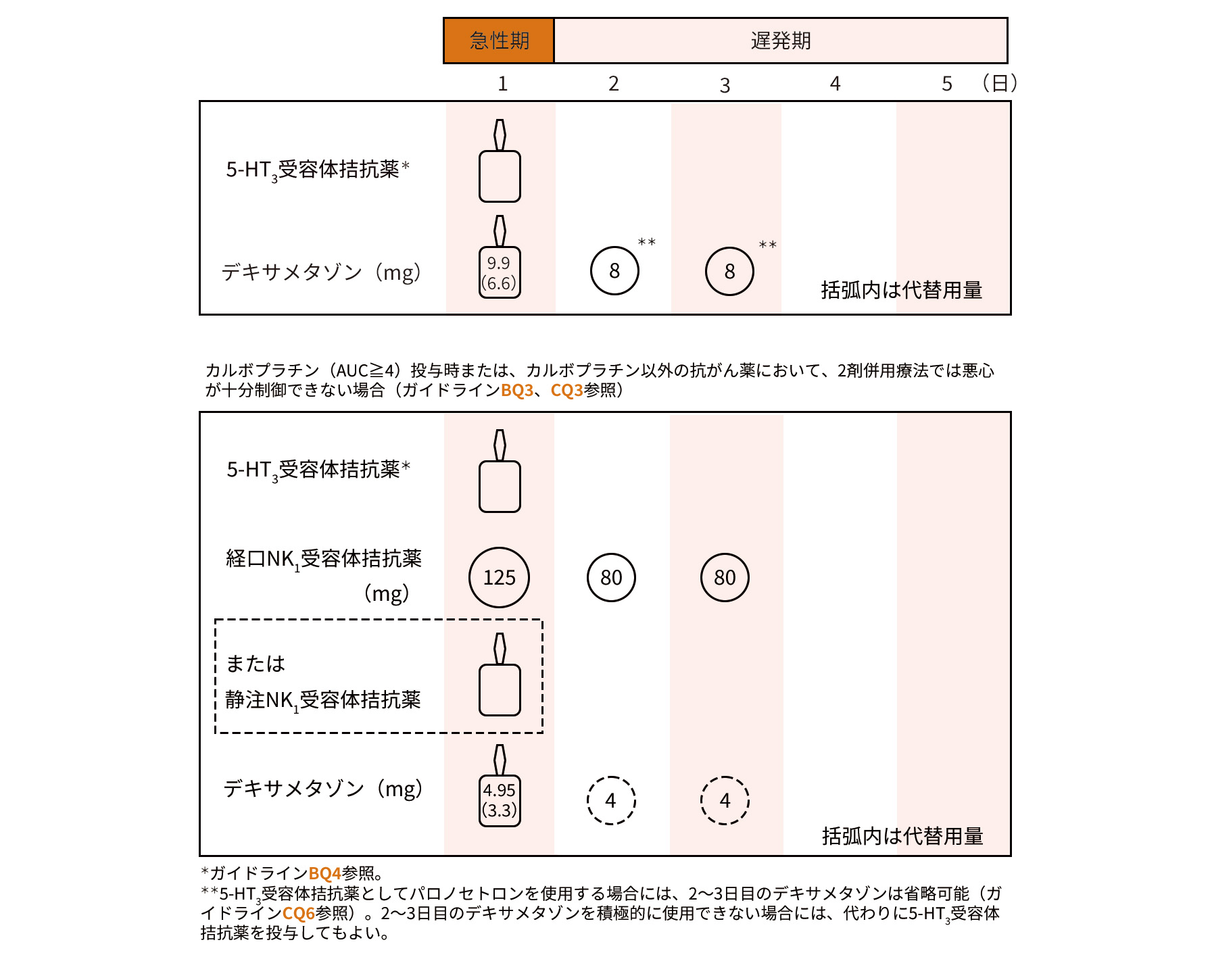
日本癌治療学会 編「制吐薬適正使用ガイドライン 2023年10月改訂 第3版」 金原出版株式会社、2023 より作成
軽度・最小度催吐性リスク抗がん薬に対する予防的制吐療法
軽度催吐性リスク抗がん薬に対する予防的制吐療法は、前版ではデキサメタゾン単剤投与が推奨されていましたが、実臨床ではデキサメタゾン、5‒HT3受容体拮抗薬が広く投与されていることから、今版のガイドラインにおけるダイアグラムでは2剤が掲載されています(図4)。
最小度催吐性リスク抗がん薬に対しては、前版と同様にルーチンとしての予防的制吐療法は推奨されていません。
図4 制吐療法のダイアグラム(軽度催吐性リスク抗がん薬に対する制吐療法)
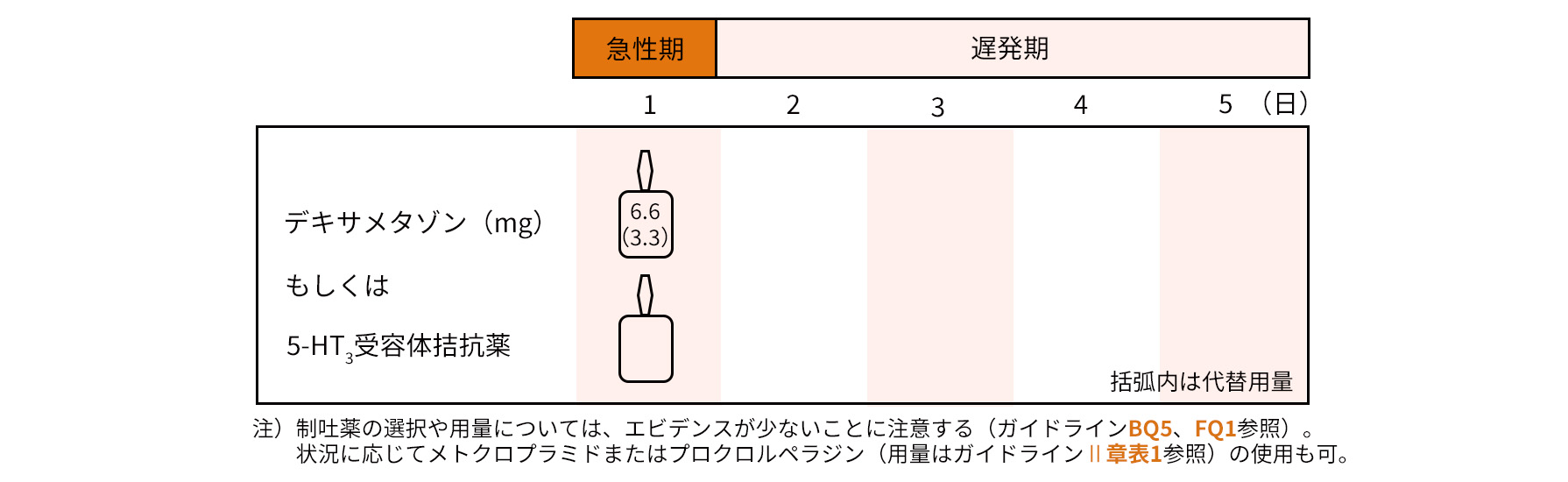
日本癌治療学会 編「制吐薬適正使用ガイドライン 2023年10月改訂 第3版」 金原出版株式会社、2023 より作成
【ダイアグラム注釈】
- このダイアグラムは、制吐療法の一般的な全体像を示したものであり、日常臨床では個々の症例に応じた柔軟な対応が望まれる。
- 5-HT3受容体拮抗薬の詳細に関してはガイドラインBQ2・BQ4を参照のこと。
- 各薬剤の推奨用量をダイアグラム内に数値で示した。
- デキサメタゾンは、注射剤3.3mg(リン酸デキサメタゾン 4mg/mL中にデキサメタゾン3.3mg/mLを含有)が経口剤4mgに相当する。一般的推奨用量と、括弧内には参考値として代替用量を表記した。投与経路は状況に応じて選択する。
- デキサメタゾンの投与日数については、状況に応じて投与の可否を選択する。
- 5-HT3受容体拮抗薬とNK1受容体拮抗薬の効果と副作用は投与経路による差はなく、状況に応じて選択する(ガイドラインBQ8参照)。
日本癌治療学会 編「制吐薬適正使用ガイドライン 2023年10月改訂 第3版」 金原出版株式会社、2023 より作成
3)日本癌治療学会 編「制吐薬適正使用ガイドライン」2015年10月【第2版】一部改訂版 ver.2.2(2018年10月)
http://www.jsco-cpg.jp/item/29/index.html(2024年1月閲覧)
4)Hashimoto H, et al.: Lancet Oncol. 2020; 21(2): 242-249.
5)日本癌治療学会 編「制吐薬適正使用ガイドライン 2023年10月改訂 第3版」 金原出版株式会社、2023
6)デカドロン錠0.5mg・4mg 電子添文 2024年1月改訂(第4版)
オランザピンの上乗せ効果
高度催吐性リスク抗がん薬による悪心・嘔吐に対して、NK1受容体拮抗薬、5-HT3受容体拮抗薬、デキサメタゾンの3剤にオランザピンを上乗せすることで嘔吐完全抑制率※1が上昇することが報告されています4)(図5)。
※1 嘔吐完全抑制率:嘔吐・悪心がなく、追加の制吐剤の投与を必要としない状態を達成した患者の割合
図5 3剤にオランザピンを上乗せした場合の
嘔吐完全抑制率の報告
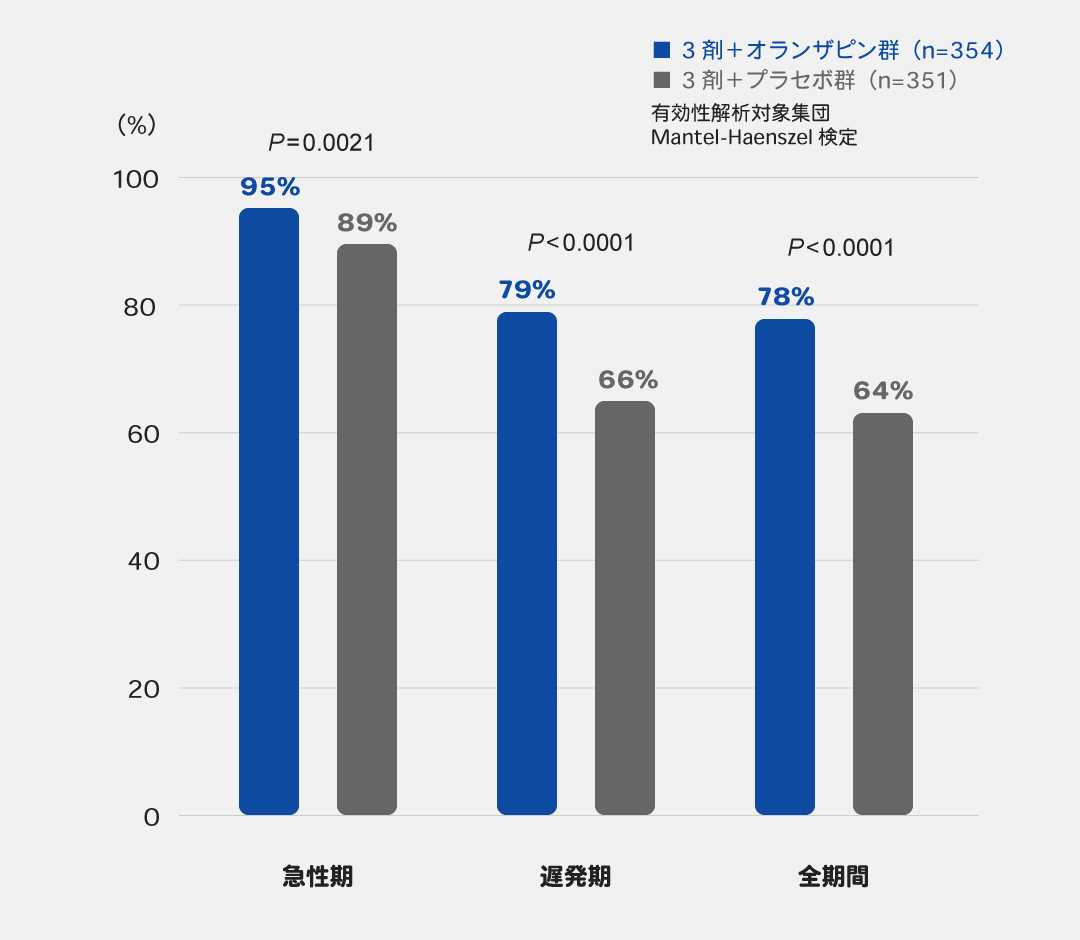
目的・対象:血液がんを除く悪性腫瘍の初回治療として、シスプラチン(≧50mg/m2)を含むがん薬物療法を行う患者710例を対象とし、遅発期の制吐を目的として5-HT3受容体拮抗薬、NK1受容体拮抗薬およびデキサメタゾンの3剤を用いる併用療法に対するオランザピン5mgを上乗せした4剤併用療法の優越性を検討した国内第Ⅲ相二重盲検無作為化試験。
方法:患者710例を3剤併用療法を行う3剤+プラセボ群(354例)、オランザピンを上乗せした3剤+オランザピン群(356例)に無作為(1:1)に割り付けた。両群は、シスプラチン投与日(Day1)に、5-HT3受容体拮抗薬としてパロノセトロン0.75mg、NK1受容体拮抗薬としてアプレピタント125mgまたはホスアプレピタント150mgを投与した。アプレピタントを用いる場合は、Day2, 3にアプレピタント80mgを投与し、デキサメタゾンをDay1に12mg、Day2~4に8mgを投与した。ホスアプレピタントを用いる場合は、Day3, 4にデキサメタゾン16mgを投与した。これに加えて、3剤+プラセボ群ではプラセボ、3剤+オランザピン群ではオランザピン5mgをDay1~4の夕食後に投与した。
解析方法:主要評価項目は遅発期(シスプラチン投与後24~120時間後)の嘔吐完全抑制率とし、副次評価項目は急性期(シスプラチン投与後0~24時間後)の嘔吐完全抑制率、全期間(シスプラチン投与後0~120時間後)の嘔吐完全抑制率とした。群間差は年齢・性別・シスプラチンの投与量の割付調整因子で調整したMantel-Haenszel検定により評価した。
Hashimoto H, et al.: Lancet Oncol. 2020; 21(2): 242-249より作成
本試験においてオランザピンの用量を5mgに設定した理由は、本試験以前に行われた第Ⅱ相臨床試験7)において本剤5mgと10mgでは嘔吐完全抑制率は同等で、かつ10mgの方が眠気が強く認められたため、本剤の用量は5mgが妥当と判断したからです。また、日中の眠気を軽減するために本剤の投与は夕食後としています。
ホスアプレピタントを用いる場合、Day3、4のデキサメタゾンの用量を16mgとしているのはDay3以降は相互作用がないと考えられることから、デキサメタゾンをアプレピタントを用いる場合に近い状態とし、よりオランザピンの上乗せ効果を明確にさせる狙いがありました。
なお、オランザピンは糖尿病患者さんには禁忌であり、また肥満等の糖尿病リスク因子を有する患者さんや75歳以上の高齢者での安全性も確認されていません。そのため、本剤の併用に際しては、有害事象である血糖上昇や傾眠に注意する必要があります。
7)Yanai T, et al.: Int J Clin Oncol: 2018; 23(2): 382-388.
薬剤師の皆さんへ
薬剤師の皆さんが基本的な制吐薬の使い方を理解することはとても重要です。
制吐薬の組み合わせを知ることで、患者さんがどの催吐性リスクの抗がん薬が使われているかを予測することができます。
また、エビデンスに基づいた制吐療法を行っても悪心・嘔吐が起こる患者さんが少なからずいます。
悪心・嘔吐を評価する客観的なものさしとして、CTCAE v5.0による悪心・嘔吐のGrade評価を示します(表3)。
電話などでのフォローアップ時や来局時に悪心・嘔吐が制御できていない患者さんに出会ったら、ぜひCTCAEでGrade評価をし、処方医や病院薬剤部にフィードバックをお願いします。
表3 悪心・嘔吐の重症度評価(CTCAE)
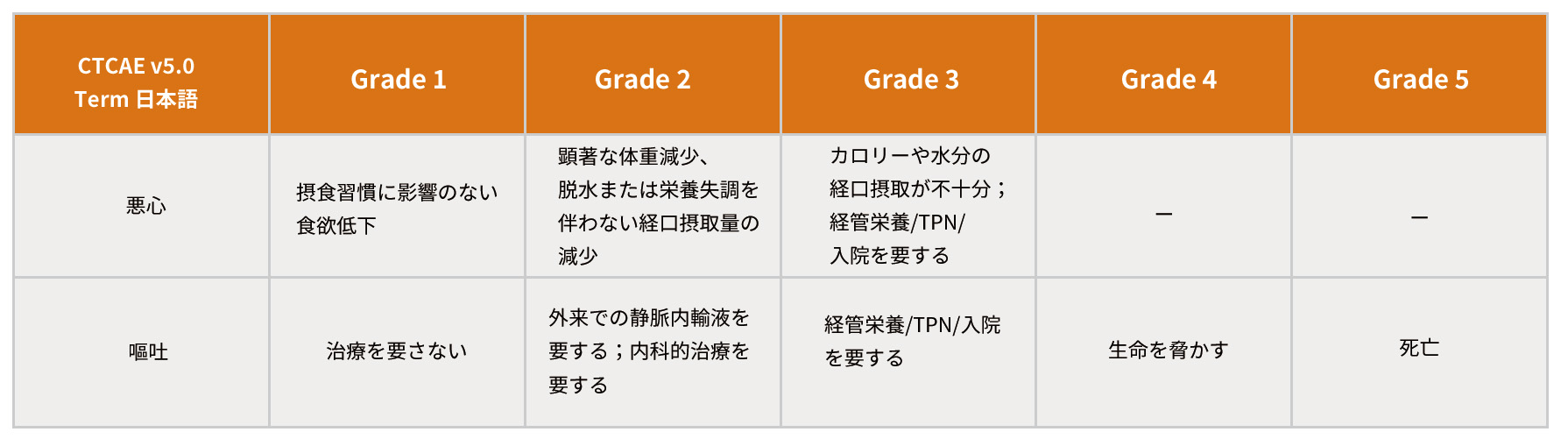
有害事象共通用語規準 v5.0 日本語訳JCOG版より引用、改変
JCOGホームページ http://www.jcog.jp(2024年4月閲覧)
また、診療現場最前線:制吐療法編のVol.1~Vol.3では、大腸癌の薬物療法における制吐療法を例に、制吐療法の実際や地域の病院と薬局における連携のポイント、薬剤師に対する期待などについて、処方医、病院薬剤師、保険薬局薬剤師の立場からお話いただいておりますので、そちらもぜひご覧ください。
参考:PRO-CTCAE®
適切な制吐療法や患者さんのフォローを行う際には、医療従事者側の評価だけではなく、患者さん自身による主観評価も重要視され、患者報告アウトカム(PRO:patient-reported outcome)が活用されてきています。
がん臨床試験における患者さんの自己評価に基づき、 有害事象評価の正確性と高い精度のグレーディングを追求したツールとしてPRO-CTCAE®が公開されていますので、参考としてお示しします(表4)。
患者さんの自己評価であるPRO-CTCAE®と、医療関係者による客観的評価であるCTCAEは直接的に対応していないため、PRO-CTCAE®を使用する際にはCTCAEの項目を同時期に評価することが推奨されています。
PRO-CTCAE®は、これから患者さん自身が有害事象を評価する手法として普及していくと思われ、悪心・嘔吐の評価に、患者報告アウトカムを用いることを強く推奨すると、ガイドラインにも記載されております5)。
表4 PRO-CTCAE® : 吐き気・嘔吐

NCI-PRO-CTCAE® ITEMS-JAPANESE Item Library Version 1.0より引用
https://healthcaredelivery.cancer.gov/pro-ctcae/instruments/pro-ctcae/pro-ctcae_japanese.pdf(2024年4月閲覧)
当コンテンツの情報および監修者の所属・役職は掲載日時点での情報となります。
また、当該医薬品の使用に当たっては、最新の添付文書、ガイドライン等をあわせてご参照くださいますようお願いします。
