日本型ICPモデルの展望

高知大学医学部附属病院
薬剤部 教授・薬剤部長
浜田 幸宏 先生
今回は、前回明らかにした日米両国の感染制御薬剤師(ICP:Infection Control Pharmacist)の特徴をもとに、両国の長所を浮き彫りにし日本の医療システムに適したICPの役割拡大と感染制御の向上について考えます。具体的には、日本型ICPモデルの提案、その効果、実現に向けての課題と解決策について考察します。
目次
日本の薬剤師業務の変化
近年、日本の薬剤師業務は大きく変化しています。特に厚生労働省の「0402通知」1)により、非薬剤師による調剤が認められるようになったことから(表1)、機械や非薬剤師が調剤を行う薬局が増え、人工知能(AI:Artificial Intelligence)が記録業務を行う薬局も登場しています。その結果、薬剤師の役割はその監査や患者対応が中心になりつつあります。これらの変化により、日本の薬局業務は対人ケアや機械化の面で米国に近づき、あるいは追い抜いている部分もあると思われます。

感染制御における目標値の設定と評価
vol.1でもご紹介した感染対策連携共通プラットフォーム(J-SIPHE:Japan Surveillance for Infection Prevention and Healthcare Epidemiology)2)は、日本における感染症発生状況などのデータを収集・分析することで、感染制御の可視化と数値化に貢献するサーベイランスシステムです。これにより、感染制御の目標値を設定し、その達成状況を評価できる体制が整いつつあります。目標値設定は感染制御対策を効果的に進めるために必須であり、現状との乖離を分析し、今後の対策を検討していく上で重要な要素となります。このように、日本における感染制御対策は、米国と比較しても、可視化・数値化が進み、目標に基づいた対策の実施が可能になりつつあります。
ICPの役割拡大とその効果
日本のICPが米国のように医師と対等な立場を築くことは重要な課題です。薬剤師と医師が対等に意見交換し、患者にとって最善の治療を議論できるようになるためには、職種間の相互理解と信頼関係が不可欠です。近年は日本でも、若い世代を中心に医師と薬剤師との対等な関係が自然に受け入れられるようになってきていると感じます。
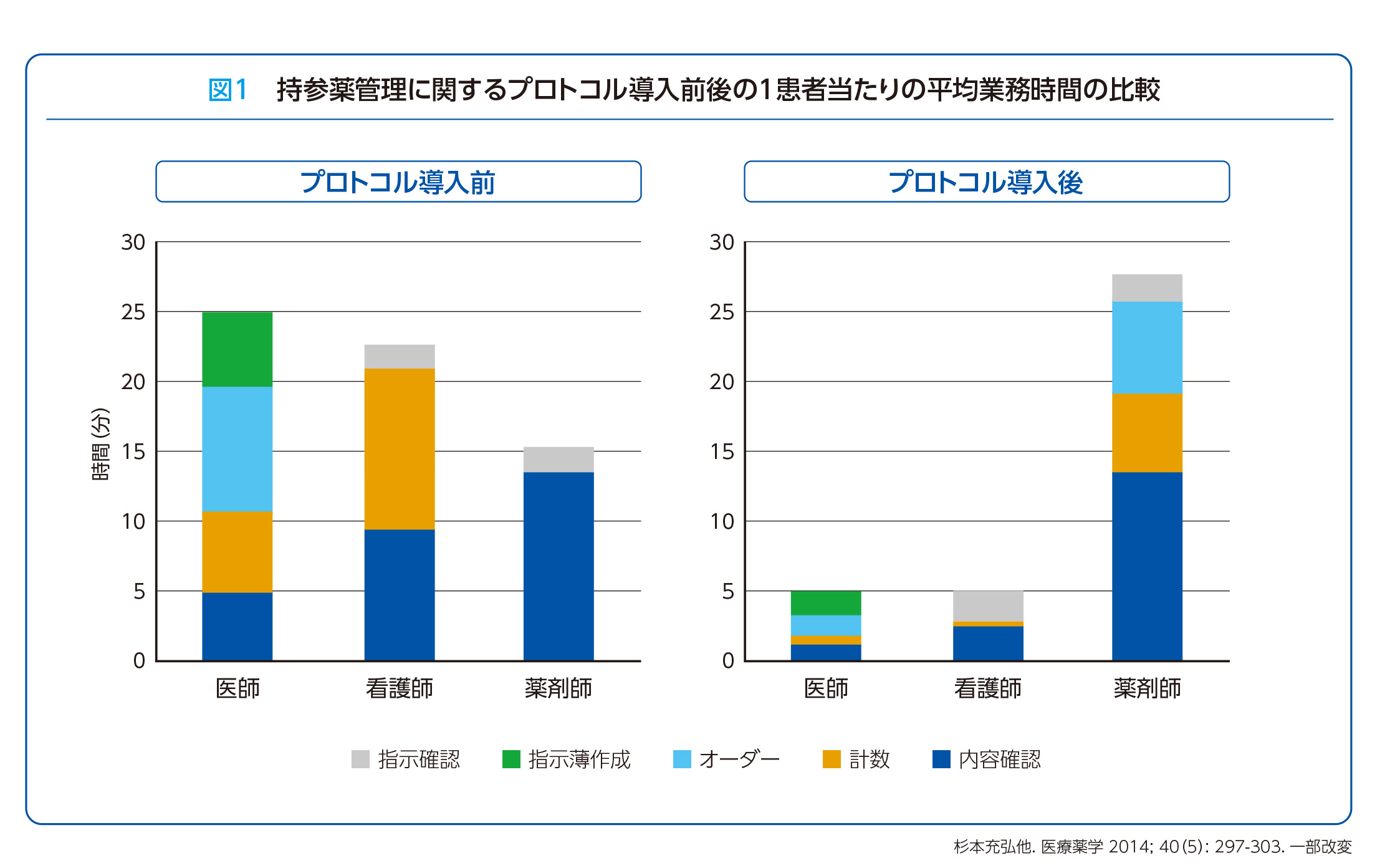
ICPがその能力を十分に発揮できるようになれば、様々な効果が期待できます。例えば、ICPが入院時の持参薬鑑別を行うことで、複数の医療機関から処方された薬の重複や相互作用をチェックでき、患者の薬物療法の安全性が向上します。また、持参薬オーダー入力支援を行うことで、医師の業務負担が大きく軽減されます(図1、表2)。将来的には電子処方箋の普及に伴い、患者の薬歴情報が電子的に管理されるようになれば、重複処方のリスクをさらに抑えることができるでしょう。
感染症治療においては、ICPが医師の判断を支援することで、ガイドラインに基づいた適切な治療期間設定が可能になり、過剰な入院期間延長を防ぎ、早期の退院を実現できる可能性があります。

患者とのコミュニケーションの重要性
ICPにとって、患者とのコミュニケーションは非常に重要です。
病棟勤務時間を増やし、ベッドサイドで患者と接する機会が増えれば、薬に関する情報をより収集できるようになり、この情報をもとに医師に適切な薬物療法の提案を行うことができるようになります。
また、ICPは薬物治療モニタリング(TDM:Therapeutic Drug Monitoring)により、血中薬物濃度から患者の薬剤服用状況やコンプライアンス、食事の影響などを評価することができます。血中薬物濃度が期待値から外れている場合は、その原因を患者とのコミュニケーションの中で探り、看護師や医師へフィードバックすることで患者一人ひとりの状況に応じた適切な薬物治療の実現が期待できます。
安全な看取りと感染症専門医の負担軽減
超高齢社会において、在宅医療の重要性はますます高まっています。特に看取りの場面は感染症のリスクが高いため、ICPが患者の状態や環境に応じて適切な感染対策を指導し、医師、看護師、介護士など多職種と連携することで安全な看取りが可能になります。また、感染症の専門医が不足している現状においてはICPがプロトコールに基づく薬物治療管理(PBPM:Protocol Based Pharmacotherapy Management)3)により標準的な治療を担当することで、専門医の負担を軽減することができます。専門医は、難治性症例や再発症例など、困難な症例に特化して診療にあたることができるようになるため医師側からもICPの介入は歓迎されると考えられます。
以上、日本型ICPモデルを探ってきましたが、その展望は明るいと言えます。ICPの役割拡大により、医療の質向上、業務効率化、そして働き方改革への貢献が期待できます。今後は、職種間の協働をさらに推進し、患者中心の医療を実現していくことが重要です。より多くの施設でICPの積極的な関与を促進することで、日本の医療システムはより効率的で質の高いものになり、患者により良い医療サービスを提供できるようになるでしょう。
1)薬生総発0402第1号(平成31年4月2日)調剤業務のあり方について(厚生労働省)https://www.mhlw.go.jp/content/000498352.pdf (2024年7月利用)
2)感染対策連携共通プラットフォームJ-SIPHE概要説明(2024年4月8日改定)
国立研究開発法人_国立国際医療研究センター厚労省委託事業AMR臨床リファレンスセンターより
https://j-siphe.ncgm.go.jp/files/J-SIPHE%E6%A6%82%E8%A6%81%E8%AA%AC%E6%98%8E.pdf (2024年7月閲覧)
3)日本病院薬剤師会HP プロトコールに基づく薬物治療管理(PBPM)の円滑な進め方と具体的実践事例(Ver.1.0)https://www.jshp.or.jp/activity/guideline/20160331-1.pdf (2024年7月閲覧)
院内感染対策における手指消毒薬倍量キャンペーンの成果
院内感染対策において、多職種で構成される感染対策チームが共通の目標達成に向けて様々な施策を展開することは重要です。そこで、私が過去に愛知医科大学のICTメンバーとして経験した、最も効果的だったと考える手指消毒薬使用量倍増キャンペーンの実施例1)について紹介します。
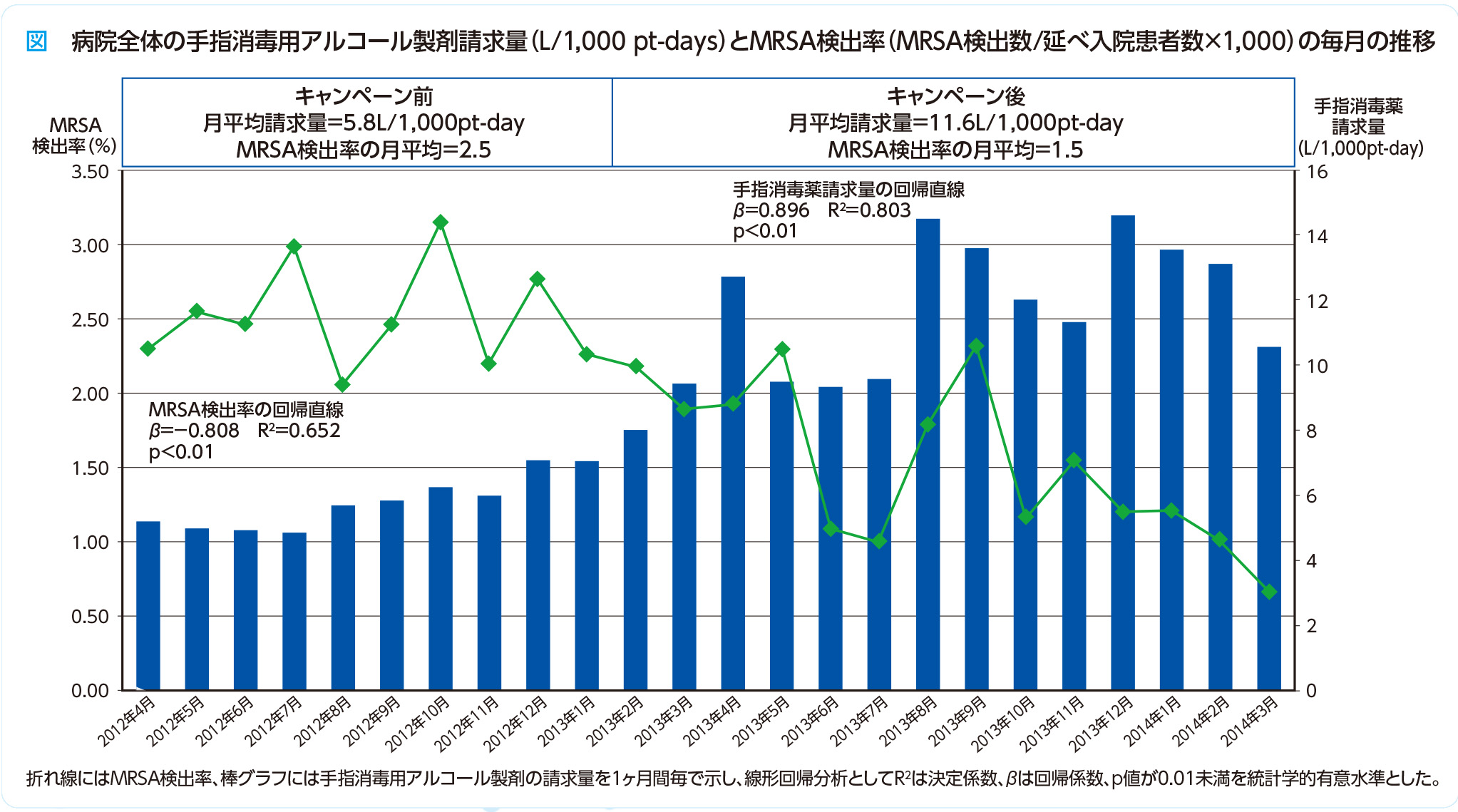
手指衛生は医療関連感染対策として、基本的かつ重要な対策の1つです。愛知医科大学は、チーム医療を重視しており、医師、看護師、薬剤師など様々な職種が連携して感染対策に取り組んでいました。しかし、大学全体での手指消毒薬使用量は1,000患者あたり5.8(L/1,000patient-days)と低い状況でした。そこで、ICTでは2013年2月から2014年3月にかけて全職員を対象に手指消毒薬の使用量増加を目指すキャンペーンを実施することとしました。具体的には、ポスター掲示、各部署への手指衛生強化依頼文配布、手指消毒回数計測装置の設置など様々な施策を行うとともにスケジュールを明確化し、定期的なモニタリングと評価を行いました(図)。結果として、キャンペーン実施後、手指消毒薬使用量は11.6(L/1,000patient-days)と増加し、MRSA新規検出率は月平均2.5%から1.5%に低下しました(図)。この成果は、チーム医療による連携と、現場における継続的な教育・指導によるものと実感しています。特に、病棟単位での手指消毒薬使用量のモニタリングと、使用量の減少が見られた病棟への個別指導、ESBL産生菌の発生状況に関する情報共有など、現場レベルでの積極的な取り組みが効果的であったと考えられます。
浜田幸宏ほか. 環境感染誌. 2016; 31(1): 32-35.
