TDMによる個別化治療
~投与設計と腎機能評価の重要性~

慶應義塾大学 薬学部 薬効解析学講座
教授 松元 一明 先生
治療効果を最大化し副作用リスクを最小化するためには、適正な治療薬物モニタリング(TDM:Therapeutic Drug Monitoring)が欠かせません。とりわけ、バンコマイシン(VCM)のような治療有効域が狭い抗菌薬において、TDMを活用した投与設計は特に重要です。vol.8ではTDMを活用して個別化投与設計を行うことができた蜂窩織炎患者の症例とシスタチンC測定を用いた腎機能評価の重要性を示した長期臥床患者の症例について紹介します。それぞれの症例を通じて、より精密な投与量設定の意義と課題を考察します。
目次
60歳代男性。身長165cm、体重60kg。血清クレアチニン値(SCr)0.8mg/dL。右下肢の蜂窩織炎で紹介入院となりました。主病は右肺門部小細胞癌ですが、今回の入院とは直接関係ありません。入院時には右下腿に1.5cm大の皮膚潰瘍があり、壊死組織と周囲の発赤および熱感を認めました。前医で投与されたレボフロキサシン(1日1回500mg投与)は無効。皮膚創部のグラム染色で黄色ブドウ球菌が検出され、レボフロキサシン無効症例のため、多剤耐性菌であるメチシリン耐性黄色ブドウ球菌(MRSA:methicillin-resistant Staphylococcus aureus)感染が疑われました。
経過 本症例では、「MRSA感染症の治療ガイドライン2024」1)を参考に、VCMによる治療を開始しました。投与設計には、バンコマイシンTDMソフトウェアであるPAT(Practical AUC-guided TDM for vancomycin AUC-guided dosing & monitoring)を用いました。
Cockcroft-Gault式に基づいて算出されたクレアチニンクリアランス値(CCr)は83.3mL/minであったため、初回投与量は30mg/kg、維持量は15~20mg/kgで12時間毎投与としてPATに入力しました。その結果、血中濃度-時間曲線下面積(AUC:Area Under the blood concentration-time Curve)は、初日で477.9μg・h/mL、2日目で487.9μg・h/mL、定常状態で502.3μg・h/mLと予測されました。定常状態のAUCは500μg・h/mL程度を目標としているため、この投与量を主治医に提案し投与されました。
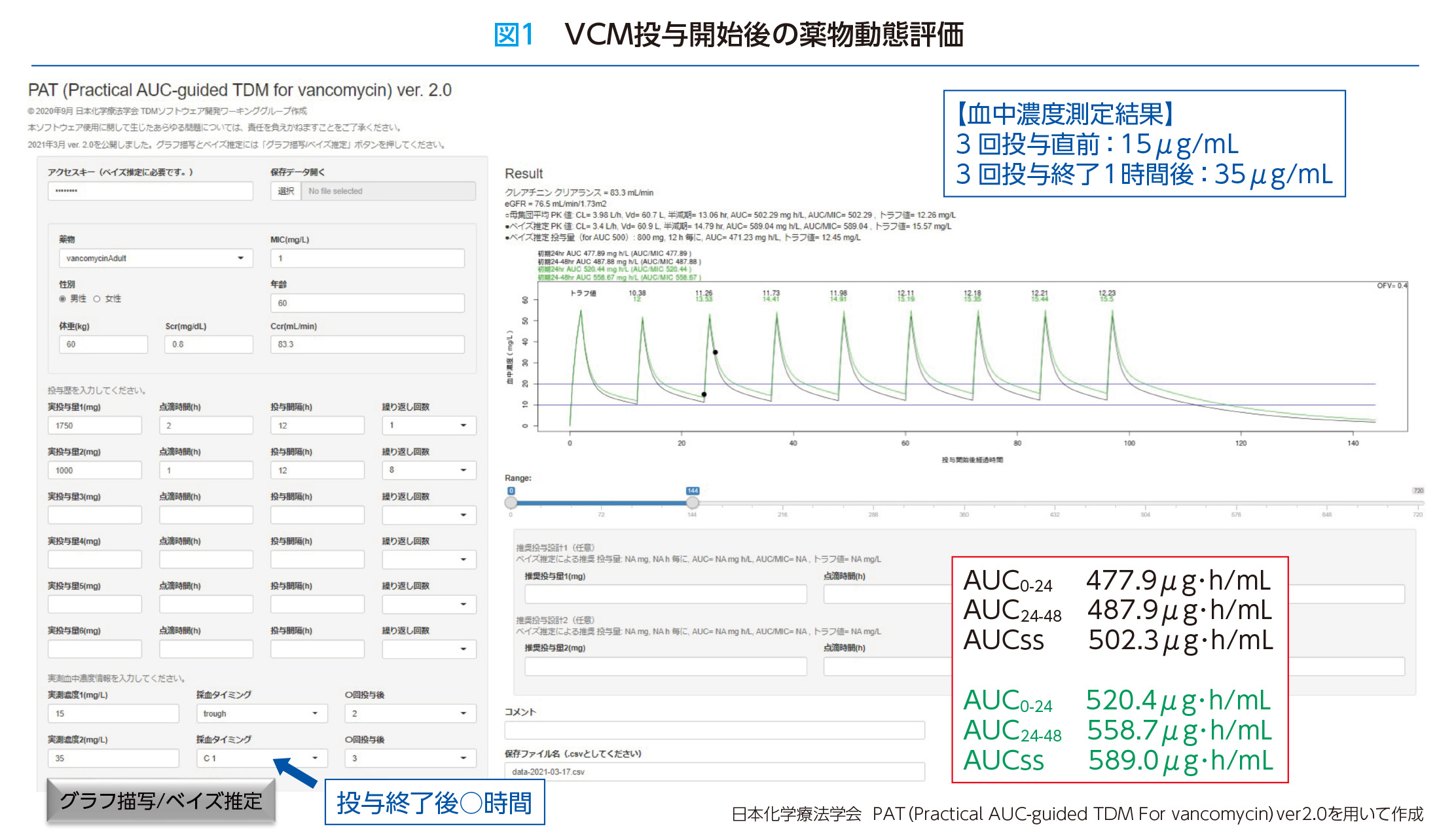
VCM投与3回目の投与前後でトラフ値とピーク値を測定したところ、トラフ値は15μg/mL、ピーク値は35μg/mLでした。細菌検査結果が報告され、MRSAと同定され、VCMのMRSAに対する最小発育阻止濃度(MIC:Minimum Inhibitory Concentration)は1μg/mLでした。これらの実測値を再度PATに入力したところ、グラフには母集団の血中濃度推移(黒字)と、個人の血中濃度推移(緑字)が表示されました(図1)。この患者の血中濃度推移は、予測値と少しずれがあり、初日で520.4μg・h/mL、2日目で558.7μg・h/mL、定常状態で589.0μg・h/mLと高めで推移していることが示されたため、減量を検討することにしました。
PATで様々な投与量をシミュレーションした結果、1回800mgを12時間毎に投与した場合に、AUCが目標値である500μg・h/mL付近になることがわかりました。主治医に提案し1回800mgで12時間毎投与が継続され、VCMの治療開始から10日目に治療終了となりました。本症例は、TDMを活用することで、患者の状態に応じたVCMの個別化投与設計を行うことができた症例と言えます。
考察 この症例では、まずVCMの適切な初回投与量および維持量を設定するためにPATの母集団を用いて初期投与設計を実施しました。投与開始2日目にトラフ値とピーク値を測定し、PATを用いたベイズ推定により個別化された投与設計を行うことができました。VCM投与前から介入しTDMを実践することで、定常状態のAUCを目標値に近づけることができ、副作用リスクを最小限に抑えた治療を行うことができました。
VCMのTDMを用いた個別化投与設計は、患者ごとの状態に応じた適切な治療を提供する上で非常に重要です。本症例は、PATツールとTDMの併用が、より精密な投与量設定と治療効果の向上に寄与することを示しています。
バンコマイシン塩酸塩点滴静注用0.5g
6.用法及び用量
通常、成人にはバンコマイシン塩酸塩として1日2g(力価)を1回0.5g(力価)6時間ごと又は1回1g(力価)12時間ごとに分割して、それぞれ60分以上かけて点滴静注する。
なお、年齢、体重、症状により適宜増減する。
高齢者には、1回0.5g(力価)12時間ごと又は1回1g(力価)24時間ごとに、それぞれ60分以上かけて点滴静注する。
なお、年齢、体重、症状により適宜増減する。
小児、乳児には、1日40mg(力価)/kgを2~4回に分割して、それぞれ60分以上かけて点滴静注する。
新生児には、1回投与量を10~15mg(力価)/kgとし、生後1週までの新生児に対しては12時間ごと、生後1ヵ月までの新生児に対しては8時間ごとに、それぞれ60分以上かけて点滴静注する。
60歳代男性。身長155cm、体重45.6kg。入院中にカテーテル関連血流感染症と診断されました。直近の検査では、尿素窒素(BUN)が15.1mg/dL、SCrが0.45mg/dLであり、これらの値から腎機能は正常範囲内であると判断されました。
経過 静脈血の細菌検査でグラム陽性球菌が検出されたためMRSAが疑われ、主治医の判断でVCMが1回1,000mg1日2回12時間毎投与で開始されました。SCr値からは妥当な投与量であると判断されたのですが、投与3日目のトラフ値が35.3μg/mLと高値を示しました。PATに患者情報を入力しAUCを算出したところ、投与初日542.5μg・h/mL、2日目983.1μg・h/mL、定常状態1957.9μg・h/mLと非常に高いAUCを示し、腎障害の初期兆候も認められたため投与を中止しました(図2)。血中濃度を測定した薬剤師がこの原因を精査したところ、長期臥床の患者であることがカルテで確認されました。筋肉量低下によるSCr低値により腎機能が過大評価され、初期投与量が過量となった可能性が考えられました。そこで、シスタチンCを追加測定した結果、2.4mg/dLと高値を示しました。シスタチンCに基づく推算糸球体濾過量(eGFR)を算出したところ、20.5mL/minとなり、当初のSCr値に基づく評価とは大きく異なりました。
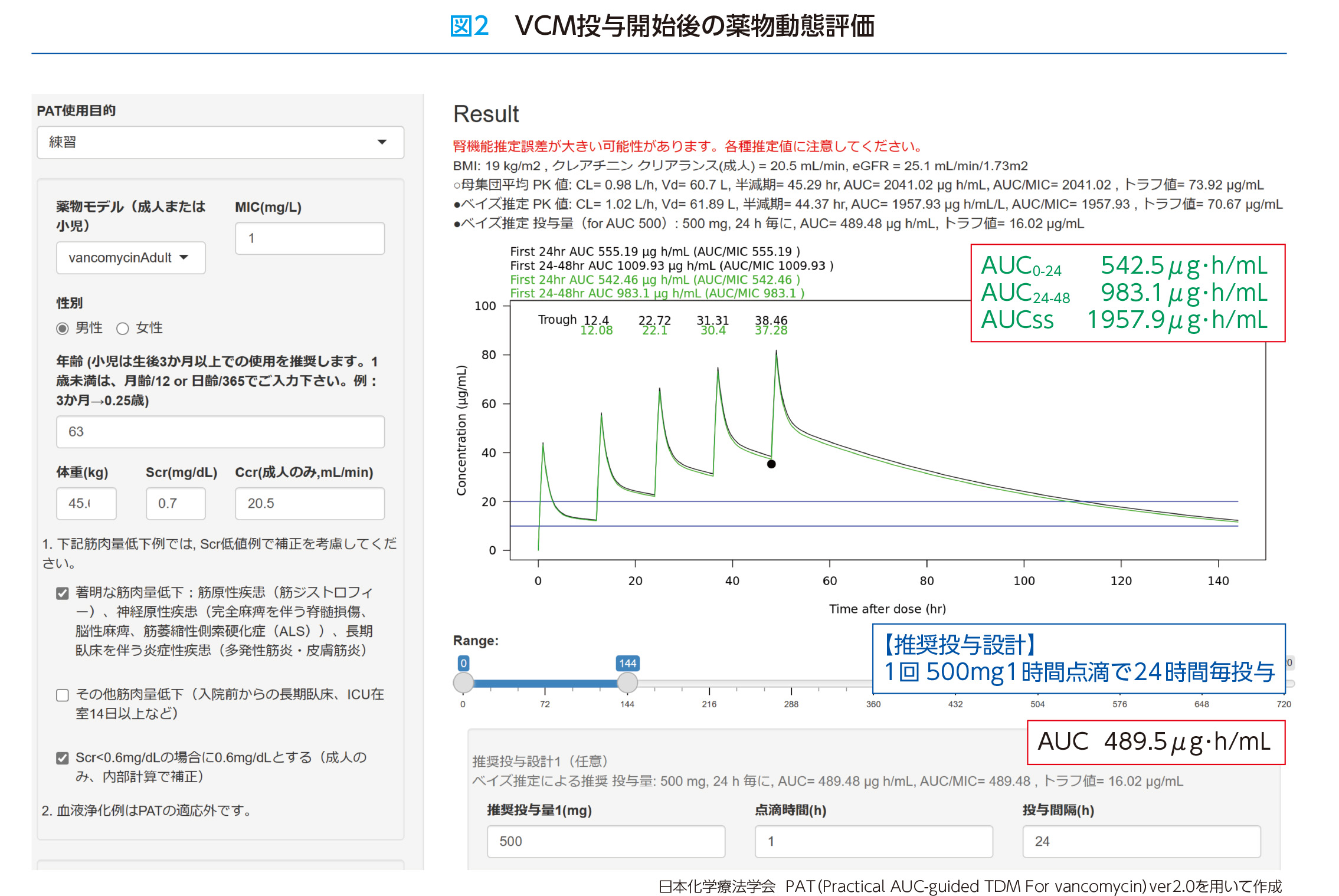
考察 本症例では、SCr値が正常範囲内であったため、VCM1回1,000mgの12時間毎投与が妥当と判断されました。しかし、実際には患者の腎機能は著しく低下しており、初期投与量は過量となっていました。もしはじめから長期臥床患者である情報を得て、シスタチンCを測定し正確に腎機能を把握していれば、VCMの投与量は1回500mgの24時間毎投与に設定し、定常状態AUC489.5μg・h/mLを達成できていたはずです。しかし、本症例では、結果的に4倍量のVCMが投与されており、腎障害の徴候も見られました。
この患者のように筋肉量が低下するとSCr値は低くなり、腎機能を過大評価する原因となります。長期臥床患者や筋肉量減少が懸念される患者では、SCr値のみに頼らず、筋肉量の影響を受けにくいシスタチンCなど他の指標を併用した腎機能評価を行うべきでしょう。
バンコマイシン塩酸塩点滴静注用0.5g
6.用法及び用量
通常、成人にはバンコマイシン塩酸塩として1日2g(力価)を1回0.5g(力価)6時間ごと又は1回1g(力価)12時間ごとに分割して、それぞれ60分以上かけて点滴静注する。
なお、年齢、体重、症状により適宜増減する。
高齢者には、1回0.5g(力価)12時間ごと又は1回1g(力価)24時間ごとに、それぞれ60分以上かけて点滴静注する。
なお、年齢、体重、症状により適宜増減する。
小児、乳児には、1日40mg(力価)/kgを2~4回に分割して、それぞれ60分以上かけて点滴静注する。
新生児には、1回投与量を10~15mg(力価)/kgとし、生後1週までの新生児に対しては12時間ごと、生後1ヵ月までの新生児に対しては8時間ごとに、それぞれ60分以上かけて点滴静注する。
※症例1、2の報告者は松元一明先生
1)日本化学療法学会,日本感染症学会,MRSA感染症の治療ガイドライン作成委員会編.MRSA感染症の治療ガイドライン2024.公益社団法人日本化学療法学会・一般社団法人日本感染症学会,東京,2024.
感染制御専門薬剤師・抗菌化学療法認定薬剤師を目指した理由
私は熊本大学大学院で薬物動態の研究をしていたことから、鹿児島大学病院に勤務することになった際、薬剤部長から「薬物動態を生かせるからTDMを担当してほしい」と言われました。TDMを行う過程で感染症治療や抗菌薬の適正使用に深く携わりました。抗菌薬の投与量を提案し、それが医師に承認されるプロセスや治療経過のモニタリング、副作用の確認といった業務を行う中で、薬剤師として治療に直接貢献できる実感を得ました。これが、感染症に興味を持つきっかけとなりました。さらに、先輩からの勧めもあり、院内感染対策チーム(ICT:Infection Control Team)にも加わりました。

その後、病棟担当薬剤師として集中治療室(ICU:Intensive Care Unit)に派遣され、抗菌薬治療において医師を支援する役割を担うようになりました。特に術後感染においては、迅速な判断が求められ、抗菌薬の選択や投与設計に関する豊富な知識が求められました。ICUにおける感染症治療ではICTの医師と私が連携して治療計画を立てました。この間、患者の予後改善に少しでも役立つように必死で勉強しました。まずは成書を徹底的に読み込み標準的な治療について学びました。その後、ガイドラインを参照しながら知識を深め、さらに実例に基づく課題に直面することで学術論文を読み、自ら研究を始めるようにもなりました。このように学びと実践を繰り返す中で、私のもともとの研究テーマである薬物動態の知識が特に活かされるのは抗菌薬治療であると確信し、さらに、論理的思考に基づいた感染症治療に魅せられ、感染制御専門薬剤師・抗菌化学療法認定薬剤師を目指しました。
